Реактивный артрит (синдром Рейтера) — это ревматическое заболевание, которой сложно поддающееся диагностике. Важно знать, что именно провоцирует возникновение данной патологии, как её вылечить и какие будут прогнозы для пациента.
Содержание
Причины
Причину развития данного заболевания точно не установили. Одна из важнейших ролей в формировании реактивного артрита отводится инфекционным (бактериальным) и генетическим (HLA B27) факторам.
Как утверждают специалисты, болезнь чаще всего формируется в качестве осложнения:
- после перенесенного инфекционного заболевания пищеварительного тракта;
- после болезни мочеполовых либо респираторных органов, спровоцированных бактериями.
Также немаловажная роль отводится присутствующим в организме антигенам HLA B27 (наблюдается в 65-80% случаев). Благодаря присутствию этого белка иммунная система способна распознать собственную клеточную ткань и отличить, является ли она подлинной либо чужеродной.
Пребывание этого антигена обусловлено вероятностью формирования некоторых аутоиммунных патологий, которые сопровождаются нападением самого организма. Существует мнение, что реактивный артрит значительно чаще формируется у лиц с наличием антигена HLA B27 в сравнении с людьми, у которых этот белок отсутствует. Хотя его значимость в образовании заболевания до конца не изучена.
Что интересно, в большей степени реактивному артриту подвержены мужчины. С этой болезнью зачастую приходится сталкиваться лицам в 20-40 лет.
Симптомы
Появление начальных признаков, свойственных реактивному артриту, может наблюдаться уже спустя 14 дней с момента развития инфекционного заболевания. Чаще всего пациент жалуется на резкое повышение температуры. Это провоцирует развитие лихорадочного состояния. К тому же отмечается развитие общего недомогания, хронической усталости, утраты трудоспособности. Также больной страдает от потери аппетита, из-за чего он резко теряет в весе.
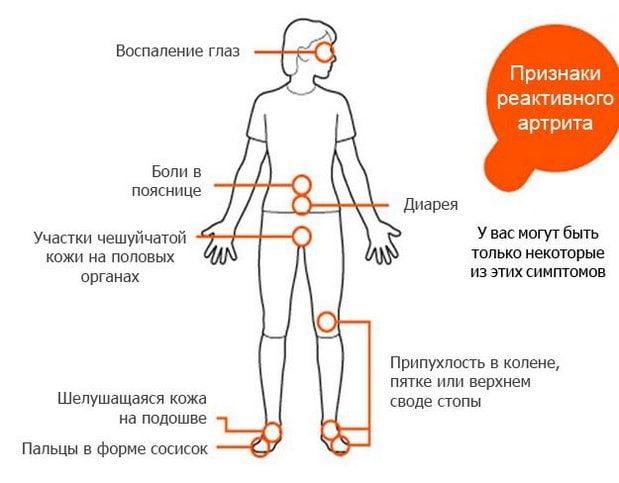
При отсутствии своевременной терапии возможно возникновение таких признаков:
- раздражения глазных слизистых и проблем со зрением (если есть офтальмологическая инфекция);
- воспаления кожи, крапивница, появление псориатических высыпаний;
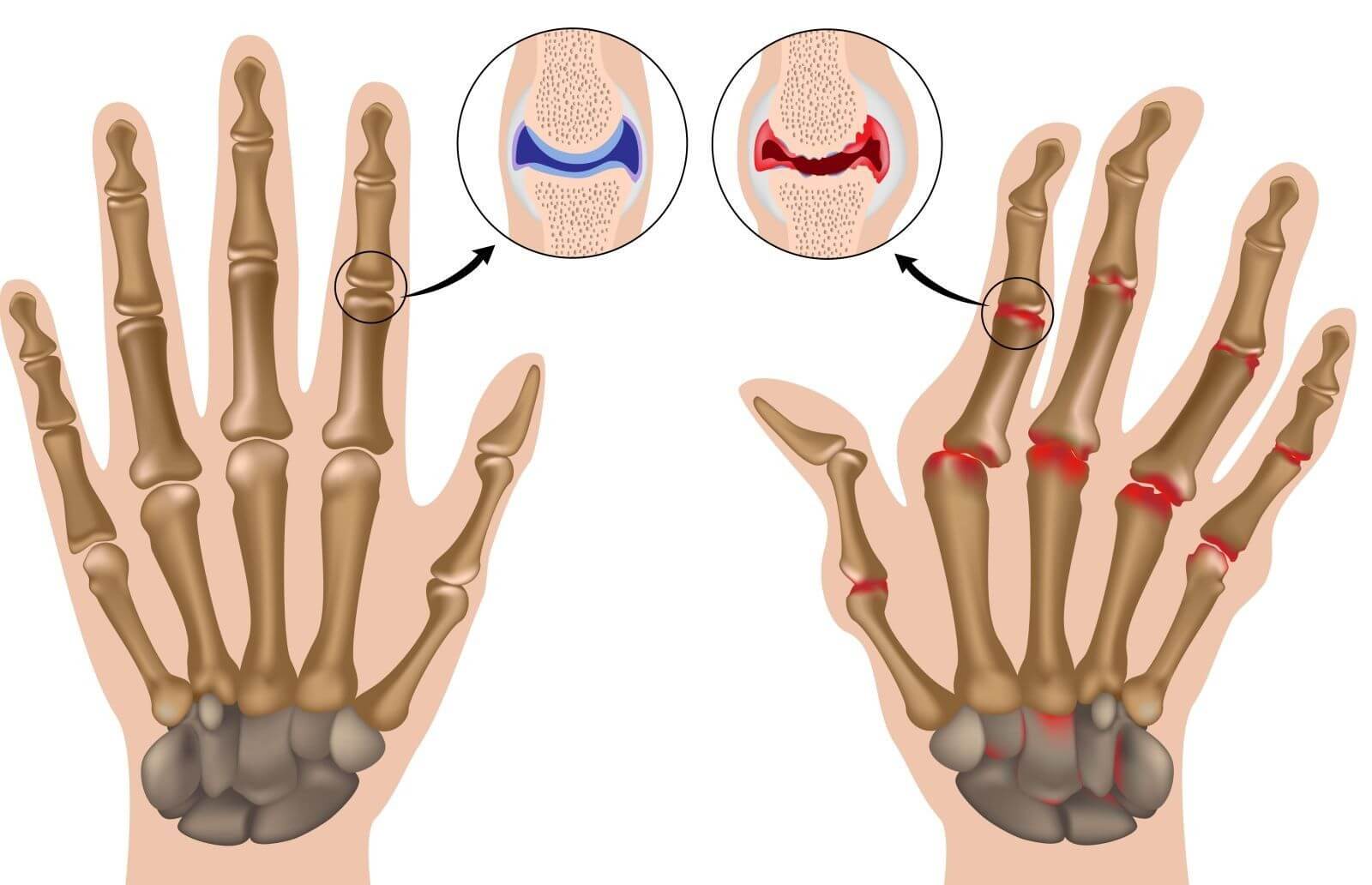
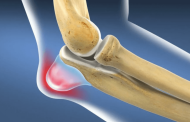
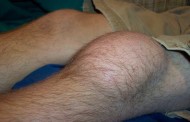
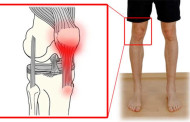
- местной гипертермии в районе поврежденной суставной ткани в сопровождении покраснения и припухлости;
- болезненных проявлений в пораженной суставной ткани, возникающих при любых движениях и сохраняющихся весь день;
- со временем движения становятся скованными, так как синовиальная жидкость вытекает;
- суставная щель расширяется, что можно определить по отёчности мягкой ткани, расположенной вокруг воспаленного сустава.
Часто наблюдается развитие олигоартрита, при котором воспалительным процессом охвачены сразу 2-3 сустава. К тому же они поражаются асимметрично. Существует риск одновременного повреждения колена на левой ноге с голеностопом на правой ноге.
Чаще всего от реактивного артрита удается излечиться, хотя возможно его преобразование в хроническое заболевание. Из-за этого человек будет регулярно страдать от болей ноющего характера, что становится причиной ограничения двигательной активности.
Диагностика
Диагностические мероприятия при реактивном артрите изначально заключаются в первичном осмотре и опросе пациента. Высококвалифицированный врач сможет довольно просто определить, есть ли артрит. При ощупывании поврежденной области человек сразу ощутит боль.
Чтобы точно диагностировать заболевание, необходимо провести определенные исследования:
- Общий анализ крови для определения уровня лейкоцитов и скорости оседания эритроцитов (СОЭ). Если в организме развивается артрит, эти показатели будут существенно превышать установленные нормы.
- В качестве дополнительного исследования иногда показана сдача общего анализа мочи также для выявления отклонений в содержании лейкоцитов.
- Ревмопробы, представляющие собой группу лабораторных исследований, подтверждающих аутоиммунные заболевания.
- Мазок из уретры, если есть подозрения на наличие хламидиоза.
- Анализ кала при наличии подозрений, что возбудителем патологии является наличие кишечной инфекции.
- Анализ на присутствие антигена HLA B27.
- Рентгеновское исследование для составления более полной картины процесса, протекающего в поврежденной суставной ткани.
Более точные результаты в настоящее время удается получить с помощью артроскопии. Этот способ позволяет провести оценку состояния поврежденных суставов, а также выполнить некоторые важные процедуры:
- осуществить забор образца ткани для исследования;
- избавиться от излишков жидкости, костных отломков.
При очень тяжелом течении заболевания возможно назначение в качестве дополнительной диагностики УЗИ либо МРТ. Данные методы помогают определить наличие патологических изменений, не отображающихся на рентгене, к примеру, избыточного скопления экссудата в полости сустава.
Лечение
Терапия при реактивном артрите заключается в использовании нескольких лекарственных групп и процедур. Рассмотрим подробнее каждый метод лечения.
Использование НПВП
Использование нестероидных противовоспалительных препаратов (НПВП) позволяет устранить основные признаки патологии. Средства из этой группы оказывают болеутоляющее и жаропонижающее действие. Стоит заметить, что у таких медикаментов есть некоторые противопоказания. Они способны спровоцировать развитие проблем с функциями пищеварительного тракта, иногда даже образуются язвы и внутреннее кровотечение.
Продолжительное использование НПВП вредно для сердечной системы, так что прием таких лекарств может осуществляться только по врачебной рекомендации.
Применение кортикостероидов
Зачастую кортикостероиды назначают для лечения реактивного артрита. Это группа синтетических гормонов, которые выполняют многие жизненно важные функции, в том числе подавляют формирование инфекции. Подобные препараты следует принимать очень осторожно. Они действуют буквально в течение нескольких часов. Кортикостероиды просто маскируют воспаление, затем симптоматика возвращается вновь.
Кроме того, следует учитывать, что синтетические гормональные вещества препятствуют нормальной работе желез и способствуют угнетению иммунной системы. Продолжительное использование кортикостероидов, когда артрит преобразовался в хроническое заболевание, способно в значительной степени навредить пациенту, а не принести пользу.
Назначение антибиотиков
Если в результате исследований подтверждено присутствие в организме возбудителей инфекционного процесса, в обязательном порядке назначается антибиотикотерапия. Так как антибиотики способны нанести серьёзно повредить полезную микрофлору в организме (в особенности в кишечнике), зачастую параллельно с ними врач выписывает пациенту пребиотики. Натуральное и действенное средство для поддержания микрофлоры в кишечнике – Мези-Вит Плюс. Его основу составляет мощный растительный пребиотик – корневище девясила.
Физиотерапия и тренировки
Кроме лекарственных препаратов, при лечении реактивного артрита показано проведение физиотерапевтических процедур (фонофореза, криотерапии). В качестве дополнительной лечебной методики часто прибегают к помощи лечебных ванн. Кроме этого, рекомендовано выполнять специальные упражнения, чтобы активизировать кровоснабжение в поврежденном суставе.
Прогноз
Существует несколько вариантов прогноза при реактивном артрите. В 35% случаев симптомы воспаления проходят на протяжении 6 месяцев, а в дальнейшем заболевание больше не беспокоит. В 35% случаев наблюдается развитие рецидивов с возникновением признаков, свойственных артриту, энтериту и системным реакциям.
У 25% пациентов артрит изначально преобразуется в хроническое заболевание со склонностью к небольшому прогрессированию. Ещё в 5% случаев реактивный артрит протекает в тяжелой форме, при которой в дальнейшем отмечаются деструктивные и анкилозирующие изменения в суставной ткани и позвоночном столбе.