Гонартроз коленного сустава является достаточно серьезной патологией. Ее развитие сопровождается дистрофическими и дегенеративными процессами в суставных тканях. Чаще всего эта болезнь имеет не воспалительный характер, но при постоянном трении костей может начаться воспалительный процесс. Если своевременно не обнаружить признаки дегенеративных изменений, если терапия не проводится, человека может ожидать инвалидность. Эта болезнь является достаточно распространенной, чаще с ней сталкиваются люди преклонного возраста, спортсмены, те, кто привык часто находиться на ногах. Есть также и другие причины развития болезни, с которыми ознакомимся далее.
Содержание
Общие сведения о заболевании
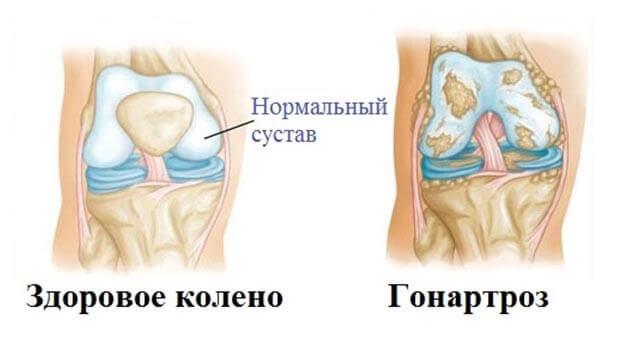
При развитии гонартроза возникает плавное разрушение хрящевых тканей с последующим полным разрушением структур сочленения и утратой двигательных возможностей. На первом этапе развития болезни изменения распространяются на клеточном уровне, поэтому видимые симптомы отсутствуют. Во время диагностики отмечается помутнение хрящевой ткани, ее истончение и растрескивание. В дальнейшем хрящ разрушается полностью, обнажая внутреннюю кость.
При систематическом раздражении поверхности костных структур, организмом включается естественная защитная функция, он начинает увеличивать продуцирование вспомогательного коллагена, который плавно трансформируется в костные слои. Так образуются остеофиты. Поэтому в зависимости от выраженности дистрофических реакций определяют стадию заболевания.
Если своевременно не обнаружить наличие болезни, не предпринять соответствующие мероприятия, существует опасность утраты способности к передвижению.
Такие дегенеративные процессы не происходят быстро. Развитие осуществляется постепенно. Патологические изменения происходят по такой последовательности:
- При нарушении процессов метаболизма в хрящевых тканях возникает постепенное истончение хряща, разрушение его структуры.
- При дальнейших патологических процессах утрачивается амортизационное свойство сочленения.
- Поскольку нагрузка на синовиальную оболочку сустава слишком интенсивная, отмечается ее раздражение, возникает воспалительный процесс, ограничивается подвижность сустава.
Чаще всего обнаруживается патологический процесс во внутренней части коленного сустава.
Почему возникает болезнь, как классифицируется
Гонартроз коленного сочленения является серьезным и опасным состоянием, избавиться от которого только с помощью консервативной терапии затруднительно. Чаще всего человек обращается к доктору на том этапе, когда заболевание можно вылечить только с помощью оперативного вмешательства.
Дегенеративно-деструктивные процессы в суставе могут быть спровоцированы такими факторами:
- механические повреждения – травмы либо переломы костных структур;
- механические повреждения мениска, хрящевой ткани;
- разрывы связок либо мышечных тканей;
- интенсивные физические нагрузки на сустав;
- подъем или ношение слишком тяжелых грузов;
- ожирение;
- врожденные аномалии строения сустава.
К дополнительным причинам развития заболевания можно отнести:
- варикозное заболевание;
- воспалительные процессы в суставах, которые развиваются в результате инфекционных патологий;
- генетическая предрасположенность к слабости связок и мышц колена;
- сбои в иннервации сустава;
- заболевания органов эндокринной системы.
Данный патологический процесс классифицируют по таким этапам:
- Вначале формируется первичный гонартроз. Его развитие осуществляется при отсутствии воспалительного процесса и существенных повреждений. Пока видимых изменений не удается обнаружить. Провоцирующим фактором подобного процесса становится нарушение процессов метаболизма в тканях, генетическая склонность, продолжительный курс лечения с помощью гормональных медикаментозных средств. Зачастую первичный гонартроз обнаруживают у людей преклонного возраста.
- Вторичный гонартроз. Причиной его развития становятся механические повреждения сустава, хирургические вмешательства (к примеру, при лечении артроза либо бурсита). В преимущественном количестве ситуаций патология является односторонней. Появиться болезнь может, независимо от возрастной категории пациента.
По характеру патологический процесс классифицируют на такие виды:
- Правосторонний. Чаще всего диагностируется у тех людей, которые занимаются профессиональными видами спорта, физическими интенсивными нагрузками.
- Левосторонний. Чаще всего диагностируется у тех людей, которые страдают ожирением.
- Двусторонний. Проявляется дегенеративными процессами в суставах обоих колен. Такая патология является очень серьезной. Чаще всего диагностируется у людей преклонного возраста.
Клинические проявления
На ранних этапах развития деструктивных процессов никаких симптомов не наблюдается, но заболевание продолжает свое развитие. В зависимости от стадии проявления дегенеративных изменений, будут заметны определенные симптомы:
- При развитии гонартроза первой степени отмечается повышенная утомляемость ноги. На данном этапе костные структуры не подвергаются дегенеративным изменениям, но уже отмечается ограничение движения. На этой фазе видно при диагностике сужение суставной щели. Эти патологические изменения можно определить при прохождении рентгенографии.
- При развитии гонартроза второй степени человек ощущает боль утром после пробуждения, при двигательной активности слышны хруст или щелчки. Затруднено сгибание и разгибание сустава. При прохождении рентгенографии определяются сплющивания краев костных структур.
- При развитии гонартроза третьей степени человек ощущает интенсивно выраженный болевой синдром. Боль присутствует, когда человек находится в состоянии покоя. В поврежденном участке появляется отечность, повышается местная температура. Возникает нестабильность сустава, он может резко заклинить.
Диагностические мероприятия
Перед тем, как приступить к лечению гонартроза, человеку назначается тщательная диагностика. Обследования включают в себя прохождение следующих процедур:
- Ортопед проводит визуальный осмотр, пальпирует поврежденный участок. Проводится сбор анамнестических данных, пациент должен описать все негативные проявления. Врач также осуществляет замер размеров костей, устанавливает уровень подвижности, угол изгибов суставных структур.
- Назначаются лабораторные исследования крови и мочи. С помощью этих исследований можно определить концентрацию фибриногена, скорость оседания эритроцитов. Также немаловажным показателем является уровень мочевины.
- Рентгенография суставного аппарата. На снимках определяются такие показатели, как уровень сужения суставных щелей, степень повреждения хрящевых и костных тканей, подтверждается или опровергается наличие солевых скоплений, наростов.
- Ультразвуковое исследование коленного сустава.
- Магнитно-резонансная томография. С помощью данного исследования можно установить наличие даже самых незначительных изменений в сочленениях, а также определить возможные провоцирующие факторы развития патологического процесса.
- Компьютерная томография.
- Артроскопия.
Консервативная терапия
Перед тем, как приступить к лечению гонартроза, важно установить полную клиническую картину, определить возможные провоцирующие факторы развития заболевания. Так эффективность от проведенной терапии будет намного выше. Но следует учесть, что медикаментозная терапия может быть эффективной только на первых этапах развития заболевания. К тому же, полностью вылечиться не получится, но удастся остановить дальнейшее разрушение сустава.
Перед тем как лечить гонартроз, необходимо не только выяснить симптомы проявления заболевания, но и возможные причины его развития. Их устранение позволит начать эффективное лечение. Среди препаратов, которые чаще всего назначаются докторами, можно выделить:
- Средства, которые относятся к группе нестероидных противовоспалительных лекарств. Такие препараты оказывают болеутоляющее и противовоспалительное действие – Нимесил, Вольтарен. Устранить спазмы в мышцах можно с помощью Тизалуда, Дротаверина.
- Препараты, которые относятся к группе хондропротекторов – Артрон, Терафлекс, Хондроитин. Такие средства способствуют восстановлению хрящевой ткани, предупреждают разрушение здоровых областей. Курс лечения такими средствами достаточно длительный. Дозировки и продолжительность лечения определяется врачом.
- Средства, которые снижают тонус мышц, улучшают микроциркуляцию крови и процессы метаболизма – Аскорутин.
- Препараты, подавляющие активность некоторых ферментов, которые вызывают развитие деструктивных изменений в хрящевых тканях – Контрикал.
- Внутрисуставные инъекции – Гидрокортизон. Препарат в течение короткого промежутка времени устраняет воспалительный процесс, уменьшает выраженность болевого синдрома.
- Препараты на основе гиалуроновой кислоты. Их вводят внутрь сустава посредством инъекций.
- Применение согревающих компрессов на основе Димексида способствует улучшению микроциркуляции крови.
Перечисленные лекарственные средства должны назначаться только доктором. В каждом конкретном случае схема лечения может отличаться. Поэтому все дозировки и курс подбирает врач.
Физиотерапевтические процедуры
В состав комплексной терапии входят физиотерапевтические процедуры. Благодаря ним можно достичь хороших результатов. К наиболее эффективным процедурам относят:
- электрофорез;
- фонофорез с применением новокаина;
- диадинамические токи;
- УВЧ;
- магнитотерапия;
- парафинотерапия;
- озокерит;
- грязевые ванны.
При таком заболевании важно максимально снизить механические нагрузки на поврежденный сустав. Для этих целей врачами назначается ношение специальных приспособлений – ортезов, наколенников, ортопедических стелек. Огромную пользу для сустава приносит специальная лечебная гимнастика. Ее курс составляется доктором. Такие упражнения помогают улучшить подвижность сустава.
Оперативное лечение
Если при прохождении консервативной терапии положительных результатов не отмечается, врачами рассматривается целесообразность проведения хирургического вмешательства:
- Артродез. При такой операции врач удаляет деформированные ткани, суставные ткани. Последствия для здоровья человека достаточно серьезные, после такого вмешательства утрачивается подвижность сустава полностью. Поэтому такая операция используется в редких случаях.
- Артроскопия. Такое оперативное лечение предполагает удаление поврежденных хрящевых тканей, при этом сустав не затрагивается. Вмешательство осуществляется посредством небольших проколов с помощью артроскопа. Такое вмешательство является малотравматичным, реабилитация проходит достаточно быстро. Но подобное лечение спустя несколько лет придется провести повторно.
- Остеотомия. Это сложное оперативное вмешательство, используется нечасто. Играть на бездепозитный бонус казино в 2023 году Заключается в надсечении костных тканей в определенных участках, соединении костей под определенным углом. Так нагрузка на сочленение распределяется равномерно. Результат после такого вмешательства сохраняется в течение примерно пяти лет. Такое лечение является эффективным только на первых этапах развития заболевания. Также после такой операции период реабилитации достаточно длительный.
- Эндопротезирование. Это оперативное вмешательство выполняется в той ситуации, если требуется полная либо частичная замена разрушенного сустава. Материалами для изготовления эндопротезов служат сплавы металлов, чаще используются титановые эндопротезы. После такого лечения период восстановления достаточно длительный, но эффект от операции сохраняется минимум 18 лет.
Наиболее подходящий метод лечения подбирается доктором в каждом конкретном случае индивидуально, в зависимости от стадии развития патологического процесса.
Профилактические мероприятия
Такие дистрофические изменения в суставе трудно как-либо предупредить. Чтобы снизить вероятность развития гонартроза, рекомендуется придерживаться следующих правил:
- Включить в свой режим занятия спортом. Лучше всего выбрать плавание или пешие прогулки.
- Минимизировать риск внешних повреждений, травм.
- Избавляться от лишней массы тела.
- Минимизировать в рационе количество копченых, соленых, жирных и острых блюд, алкогольной продукции.
- Если случилось механическое повреждение или травма, обязательно посещать врача, своевременно проходить курс терапии.
- В возрасте после 30 лет принимать хондропротекторы во избежание развития различных заболеваний суставного аппарата и опорно-двигательной системы в целом.
- Соблюдать питьевой режим, употребляя не менее полутора литров чистой воды в сутки.
- Не проводить самостоятельный прием каких-либо препаратов.
- Не допускать переохлаждения суставного аппарата.
Если возникают какие-либо подозрительные симптомы, обязательно посещать доктора для проведения правильной терапии.