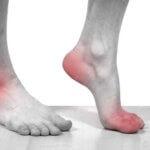
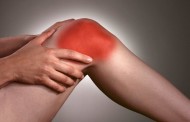
Подагра – заболевание, которое вызывает проблемы с метаболизмом в организме. У пациента накапливается мочевая кислота в тканях. Впоследствии она откладывается в виде кристаллов. Прежде всего, подагра поражает суставы в организме. Если вовремя не начать лечение, тогда близлежащие органы и ткани могут пострадать от этого заболевания. Подагра вызывает опасные осложнения, в том числе и смерть. Необходимо знать симптомы такой болезни и комплексные методы лечения.
Читайте также — Бишофит гель инструкция по применению.
Содержание
- 1 Описание заболевания
- 2 Основные причины появления заболевания
- 3 Основные симптомы подагры на первой стадии
- 4 Симптомы второй стадии
- 5 Симптомы третьей стадии
- 6 Боли при подагре
- 7 Симптом покраснения кожи
- 8 Появление тофусов в организме
- 9 Воспалительный процесс
- 10 Диагностика заболевания
- 11 Комплексное лечение подагры
- 12 Диета при подагре
- 13 Использование противовоспалительных лекарств
- 14 Лечение противоподагрическими лекарствами
- 15 Местная терапия подагры
- 16 Профилактические методы
Описание заболевания
Подагра считается распространенной болезнью и возникает у 0,1 % всего населения мира. Чаще всего заболеванию подвержены мужчины, из-за генетической предрасположенности. Первые приступы подагры у женщин наступают в 45 лет. У мужчин болезнь начинается после 35 лет. Некоторые виды заболевания могут начаться в более раннем возрасте.
Некоторые интересные факты о подагре:
- Заболевание вызывает негативные приступы в зоне стопы. Поэтому с древности болезнь назвали «нога в капкане»;
- О подагре узнали еще в античности. Лекари и ученные подробно исследовали этот тип болезни;
- Многие художники рисовали картины, на которых присутствует заболевание подагры. Таким способом творческие люди показывали постоянную актуальность данного заболевания;
- В момент болезни у пациента накапливается в организме мочевая кислота. По структуре она очень напоминает кофеин. Именно поэтому в момент лечения запрещено пить кофе или крепкий чай;
- Многие известные личности страдали от подагры, например, Петр I, ученый Лейбниц и королева Анна Иоанновна;
- Иногда подагру путают с другими суставными заболеваниями. Многие врачи ошибочно диагностируют у пациентов артрит.
Основные причины появления заболевания
На проявление подагры обычно влияют разные факторы. Чаще всего в организме нарушается метаболизм и задерживается мочевая кислота. Также необходимо выделить другие причины болезни:
- Предрасположенность, которая передается по наследству;
- Если в организм пациента попадают пуриновые основания;
- Мочевая кислота выводится со значительным опозданием из организма;
- Повышение катаболизма у пуриновых оснований.
Необходимо подробнее рассмотреть каждую причину подагры.
Влияние наследственности на заболевание
Чаще всего подагру провоцирует ферментопатия. Она передается по наследству. Поврежденные молекулы в ДНК человека приводят к неправильному усвоению каждого фермента. Помимо подагры у пациента может начаться сахарный диабет, гипертония и гиперлипидемия. Если врач диагностирует такие болезни, тогда у пациента подагра передалась именно по наследству.
Подагра из-за пуриновых оснований
Если в организм пациента попадают в большом количестве пуриновые основания, они провоцируют подагру. В этот момент вырабатывается большое количество мочевой кислоты, она не успевает выводиться почками. Чтобы не спровоцировать заболевание, необходимо ограничить потребление продуктов, в которых содержится большое количество пуринов:
- Мясные и рыбные бульоны;
- Сырокопченое мясо;
- Жирные виды рыбы, такие как шпроты, анчоус и селедка;
- Мясо молодого животного, например, ягненка, теленка;
- Торты и пирожные с кремом, в состав которого входят животные жиры;
- Бобовые продукты;
- Сердце, печень, почки и язык животных.
Выведение мочевой кислоты с задержкой
Мочевая кислота медленно выводится, когда у пациентов есть болезни почек. Если начать лечение данной болезни, тогда и подагра полностью пройдет.
В почках может начаться процесс воспаления и разрастания тканей. Из-за этого закрываются каналы, из которых выводятся токсины и другие вещества. Поэтому мочевая кислота начинает накапливаться в организме. Она проникает через сосуды в ткани организма и приводит к образованию солей.
Повышенный катаболизм пуринов
Часто к подагре приводит большой катаболизм пуриновых нуклеотидов. Это временное явление, которое происходит из-за хронических болезней в организме. Клетки в теле начинают умирать и выбрасывать в кровь человека лишние пурины. Вот основные причины такого процесса:
- Если пациент принимает препараты, которые приостанавливают рост клеток;
- Химиотерапия и процедура радиотерапии. Применяют для лечения онкологических заболеваний. Длительная терапия может привести к высвобождению большого количества пуринов;
- Операция. После такой процедуры ткани в области швов также отмирают. Это приводит к увеличению количества мочевой кислоты;
- Гемолиз. Заболевание разрушает все эритроциты крови. Появляется болезнь после тяжелой инфекции или шока.
Основные симптомы подагры на первой стадии
Симптомы заболевания будут зависеть от стадии подагры и от общего состояния пациента. На первой стадии пациент еще не ощущает сильной боли. Однако проявляются такие симптомы:
- Слабость во всем теле;
- Сильный зуд на коже;
- Возникают частые запоры;
- Заболевания в желудке;
- Пациент начинает часто потеть;
- Набирает лишний вес.
Симптомы второй стадии
Врачи называют данный этап «интервальной» подагрой. Заболевание уже проявляется в виде негативных болевых симптомов. Постоянно чередуются приступы подагры и периоды ремиссии. В суставах уже откладываются вредоносные вещества. Вторая стадия заболевания наступает по таким причинам:
- Травмы в организме;
- Употребление алкоголя в большом количестве;
- Операционное вмешательство;
- Сильное переохлаждение тела;
- Инфекция в организме.
Симптомы третьей стадии
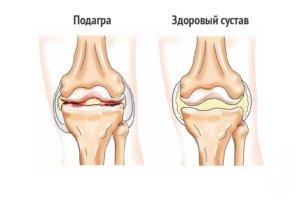
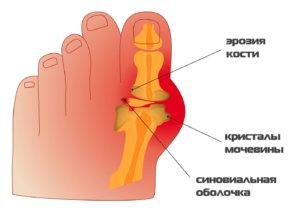
Данный этап подагры называют хроническим. У человека в организме уже образуются кристаллы из мочевой кислоты. Они похожи на небольшие выступы на коже. Впоследствии выступ может увеличиваться до крупных размеров и полностью деформировать близлежащий сустав. Третья стадия подагры также приводит к мочекаменной болезни. Вот симптомы данного этапа болезни:
- Сустав начинает краснеть и воспаляться;
- Появляется сильная боль;
- В теле образуются тофусы;
- Подвижность сустава снижается;
- У пациента повышается температура тела.
Боли при подагре
Приступы в момент запущенной стадии подагры бывают очень сильными. Начинается боль ночью и может длиться до самого утра. Приступ распространяется не только пораженной области, но еще и захватывает всю ногу. При любых движениях боли усиливаются. Иногда даже обезболивающие таблетки не могут снять такой приступ.
Необходимо помнить, что любая боль появляется из-за отложения кристаллов в суставе. Они начинают травмировать ткань и задевать хрящи. Это негативно воздействует на нервные окончания и приводит к боли. Чтобы избавиться от такого симптома, нужно сразу же начинать лечение подагры комплексными методами.
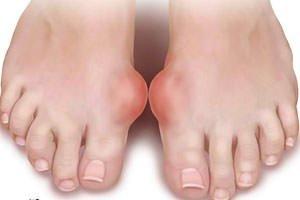
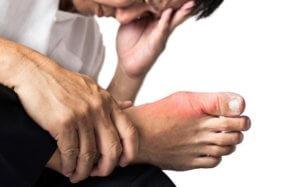
Симптом покраснения кожи
На третьей стадии кожа в области пораженного сустава становится красной. В момент обострения отек виден внешне. В момент ремиссии такой симптом проходит.
К пораженному участку приливает большое количество крови, что и приводит к покраснению. Из-за воздействия мочевой кислоты повышается проницаемость в сосудистых стенках. Это провоцирует отек кожи.
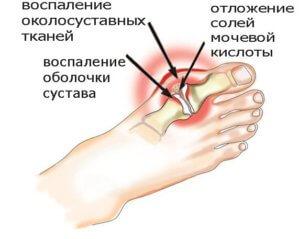
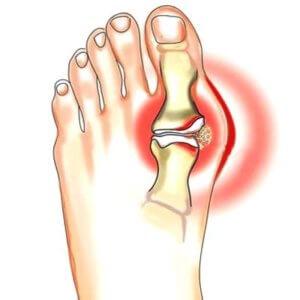
Появление тофусов в организме
Именно в момент подагры появляются тофусы. Это соли мочевой кислоты, которые располагаются под кожей. Они медленно разрастаются и могут даже не проявлятся в первые 3 года заболевания. Если в поврежденной зоне нарушено кровообращение, тогда над тофусами образуются опасные язвы. Необходимо выделить места, в которых чаще всего могут возникнуть отложения солей:
- Фаланги пальцев руки и ноги;
- Суставы основного пальца;
- Коленная зона;
- Локоть;
- Область голеностопа;
- Ушная раковина;
- Зона над бровью.
Воспалительный процесс
Сильное воспаление при подагре может начаться не только в области сустава, но и в других органах. Чаще всего параллельно с подагрой может развиваться тендинит, бурсит и тендовагинит. Воспаление постепенно поражает организм и может привести к ограничению в подвижности сустава. Это происходит в момент обострения заболевания. Любое движение пациента будет сопровождаться сильной болью. Данный симптом может пройти в период ремиссии.
Диагностика заболевания
Иногда даже опытный врач не может сразу выявить подагру у пациента. Для точного диагноза нужно пройти множество процедур и сдать все анализы. Чтобы определить болезнь нужно в первую очередь посетить ревматолога. Именно этот врач сразу отличит подагру от артрита или артроза
Диагностика заболевания состоит из таких важных этапов:
- Врач опрашивает пациента об общем состоянии и о болях в суставах;
- Клинический анализ заболевания;
- Исследования инструментальным методом;
- Лабораторная диагностика.
Необходимо подробно рассмотреть каждый пункт обследования подагры.
Анамнез или опрос пациента
Чтобы отличить подагру от другой болезни, врач задает пациенту множество вопросов. Необходимо ответить, какие были первые симптомы и как они проявлялись. Если пациент расскажет о болях в суставах пальцах, тогда ревматолог легче сможет определить диагноз подагры.
Необходимо обязательно рассказать, было ли заболевание у других членов семьи. Если подагра наследственная, тогда и методы лечения будут отличаться. Пациент должен описать врачу свой рацион питания и дать список часто употребляемых продуктов. Необходимо рассказать, есть ли у пациента вредные привычки, которые могли бы повлиять на болезнь. Доктор обязательно уточнит, какие у пациента были болезни несколько лет назад. Иногда подагру провоцируют операции, болезни почек или прием опасных препаратов.
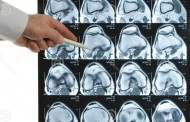
Инструментальные исследования болезни
Такой вид диагностики назначается каждому пациенту, когда есть подозрение на подагру. Необходимо выделить обязательные методы обследования:
- Ультразвуковая диагностика зоны суставов;
- Компьютерная томография;
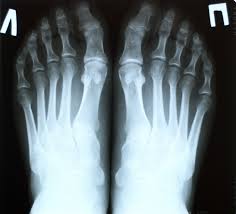
- Рентген болевого участка;
- Сцинтиграфия.
На УЗИ пациента можно обнаружить болезнь только в стадии обострения. В первые 3 дня приступа картина сразу понятна для опытного врача. Через неделю после болей подагра уже не заметна при диагностике.
На последней стадии болезни УЗИ позволит увидеть, какие суставы начинают деформироваться. Процедура поможет определить глубокие тофусы и их размеры.
Благодаря компьютерной томографии можно получить точные снимки с пораженного участка тела. Исследование покажет степень заболевания, состояние суставов и место расположения тофусов. Если подагра на ранней стадии, тогда на снимке будет небольшое уплотнение на тканях.
Рентгеновское исследование подагры
Чтобы получить точную картину заболевания и отличить подагру от артрита, врач назначает рентген больного сустава. В момент тяжелой стадии на снимках сразу видна болезнь. На мягких тканях показано небольшое уплотнение и затемненные части. При диагностике костей и суставов врач увидит состояние поверхности и основные признаки заболевания. Если на снимке есть темные участки на фоне светлых тканей, это говорит о наличии подагры в организме.
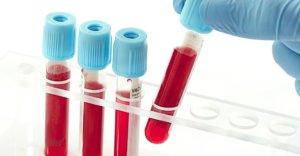
Диагностика по лабораторным анализам
Чтобы подтвердить диагноз подагры, врач направляет пациента сдать такие анализы:
- Анализ крови;
- Общий анализ мочи;
- Биохимическое исследование для крови;
- Определение состояния синовиальной жидкости в зоне пораженного сустава;
- Диагностика тофусов.
Анализ крови покажет воспаление в лейкоцитах в момент подагры. Можно также увидеть, что у пациента началось осложнение в виде заболевания почек. Биохимический анализ покажет врачу более четкую картину. Он определит повышение показателей белка, сахара и креатина в организме. Биохимическое исследование показывает уровень липидов и кальция.
Анализ мочи сможет дать информацию о состоянии почек пациента. Если в моче обнаружены кристаллы, тогда врач может ставить диагноз подагры. Также необходимо определить уровень мочевой кислоты в данном анализе. Норма для пациента – от 250 до 750 мг. Если этот показатель завышен, тогда необходимо начинать терапию подагры.
Комплексное лечение подагры
Чтобы полностью избавиться от заболевания, необходим комплексный подход. В первую очередь врач определит основную причину заболевания. На нее и будет оказываться лечебное воздействие. Терапия состоит из таких направлений:
- Правильная диета;
- Прием лекарственных препаратов;
- Местное лечение подагры;
- Использование процедур.
Необходимо подробно рассмотреть каждый метод лечения.
Диета при подагре
Главный этап лечения – это соблюдение диетического питания. Благодаря правильно составленному рациону в организме будет понижаться количество мочевой кислоты. Обычно через неделю использования диеты пуриновые образования начинают выводиться из организма. Необходимо соблюдать некоторые правила диеты:
- Полностью исключите из рациона продукты с пуриновыми основаниями. Они повышают уровень мочевой кислоты, и постоянно провоцируют приступы подагры. При полном ограничении заболевание можно легче вылечить;
- Составление правильного рациона. Обычно этим занимается профессиональный диетолог. Он подбирает норму жиров, белков и углеводов для пациента на каждый день. При такой диете организм не будет ослабевать. Правильно подобранные продукты помогут всегда быть в тонусе и быстрее справиться с подагрой;
- Необходимо выпивать большое количество воды в день. Минимально нужно употреблять 2 литра жидкости. Вода будет быстрее вымывать из почек мочевую кислоту и ускорять процесс выздоровления. Также такой метод поможет очистить почки при их запущенном состоянии;
- Похудение. Если у пациента есть лишний вес, нужно сразу начинать его сбрасывать. После похудения улучшается общее состояние организма, и болезнь проходит. Врач должен подобрать комплекс упражнений и точное диетическое питание.
Диета №6 по Певзнеру
Чаще всего врачи назначают пациентам такую диету. Она позволит наладить обмен веществ и снизит количество пуринов в организме. Вот несколько правил такой диеты:
- Необходимо питаться как можно чаще – 4-6 раз в сутки небольшими порциями;
- При употреблении мяса или птицы нужно обязательно отварить продукт. Тогда пуриновые основания снизятся;
- Мясо и рыбу можно кушать не чаще 2 раз в неделю. Одна порция – не более 150 грамм;
- Один раз в неделю проводится разгрузочный день. Пациент должен пить нежирный кефир, молоко и чаи. Можно употреблять фрукты. В этот день нужно выпить минимум 2,5 литра воды;
- В момент обострения необходимо употреблять жидкую пищу. Пациентам назначают молочные продукты, компоты, свежевыжатые соки, супы из овощей и жидкую кашу из любой крупы.
Использование противовоспалительных лекарств
Такие препараты назначаются в период обострения, чтобы снять боли и воспаление. После приема спадает отек и пациент чувствует себя лучше.
Для симптоматической терапии врачи назначают Бутадион. Его необходимо принимать 4 раза в сутки после еды. Как только негативные симптомы отступят, можно снижать дозировку до 2 таблеток. Обычно курс лечения длится 4 недели. Данный препарат снимет боль в суставах, понизит температуру тела у пациента. В процессе терапии мочевая кислота будет интенсивнее выводиться из организма.
Для снятия острой фазы подагры используется лекарство Реопирин. Его вводят внутримышечно в дозировке 5 мл. Инъекцию делают в ягодичную мышцу. После использования лекарства у пациента проходит жар, воспаление и боль.
В качестве укола могут также назначить Индометацин. Его вводят дважды в сутки дозировкой 60 мл. После снятия острого приступа можно принимать данное лекарство в таблетках. Индометацин снимает жар, воспалительный процесс и боли. Необходимо помнить, что такое лекарство ухудшает свертываемость в крови пациента.
Помимо этих лекарств врач может выписать такие препараты от воспаления:
- Диклофенак;
- Нимесил;
- Кетонал;
- Мовалис.
Лечение противоподагрическими лекарствами
Данные препараты воздействуют именно на причину заболевания. Они улучшают обменные процессы в организме и выводят излишнюю мочевую кислоту. Необходимо выделить основные группы таких лекарств:
- Урикодепрессивные средства. Они оказывают влияния на ферменты для синтеза мочевой кислоты. Она начинает выводиться из крови и из мочи пациента;
- Урикозурические лекарства. Помогают наладить всасывание в каналах почек. Такие лекарства могут привести к образованию камней в почках;
- Лекарства смешанного действия. Оказывают комплексное воздействие на лечение подагры.
Врач может назначить для терапии Аллопуринол. Он помогает при подагре средней тяжести. Мочевая кислота начинает выводить через 2 суток. В день нужно принимать по 100 мг лекарства. Дозировка постепенно увеличивается для действенной терапии.
Также для лечения часто назначают Уродан. Он подходит для терапии подагры, которую спровоцировал артрит. Принимается по 1 чайной ложке трижды в сутки. Длительность терапии – 1 месяц.
Можно использовать лекарство Алломарон. Средство через 2 недели понижает уровень мочевой кислоты и держит его в стабильности. Курс лечения длится 5 месяцев. Необходимо принимать по 3 таблетки ежедневно.
Местная терапия подагры
Использовать такое лечение можно в момент обострения заболевания и в период ремиссии. Врачи выделили самые эффективные методы местного лечения:
- Компрессы с препаратом Димексид. Необходимо нанести на небольшой компресс 1 ложку лекарства и теплую воду. Можно использовать для терапии дополнительно Анальгин в ампулах. Тогда компресс окажет обезболивающее действие. Необходимо сделать 20 процедур для лечения подагры. Держать компресс нужно не меньше 15 минут;
- Нанесение согревающей мазей. Можно использовать лекарственную мазь Финалгель или Фастум-гель. Препарат наносится тонким слоем на болевую зону. Курс лечения определяет лечащий врач;
- Можно посещать процедуру ультрафиолетового излучения. Специалист будет воздействовать электрическим полем на болевую точку;
- Назначается процедура электрофореза с применением ионов Калия;
- Можно делать лечебные аппликации с помощью Озокерита или Парафина;
- Врачи назначают ванны с сероводородом и йодобромом.
Профилактические методы
Чтобы не допустить появления подагры, нужно соблюдать некоторые правила профилактики. Важно придерживаться диеты и исключить запрещенные продукты. Также необходимо полностью избегать факторов риска, которые могут привести к подагре:
- Длительный прием Цитокстатина или Диуретиков;
- Злоупотребление спиртными напитками;
- Резкое похудение;
- Частое обезвоживание организма;
- Большие физические нагрузки и перенапряжения
- Операции;
- Переохлаждение тела;
- Сильные кровотечения в организме;
- Травмы;
- Стрессовое состояние и страх;
- Инфекционные болезни.
При первых проявлениях боли нужно сразу проходить диагностику и обращаться к врачу. Подагру легко вылечить на первой стадии, если соблюдать комплексное лечение. После выздоровления важно соблюдать все правила профилактики, укреплять общий иммунитет и следить за питанием.












 (голосов: 24, средняя оценка: 4,38 из 5)
(голосов: 24, средняя оценка: 4,38 из 5)