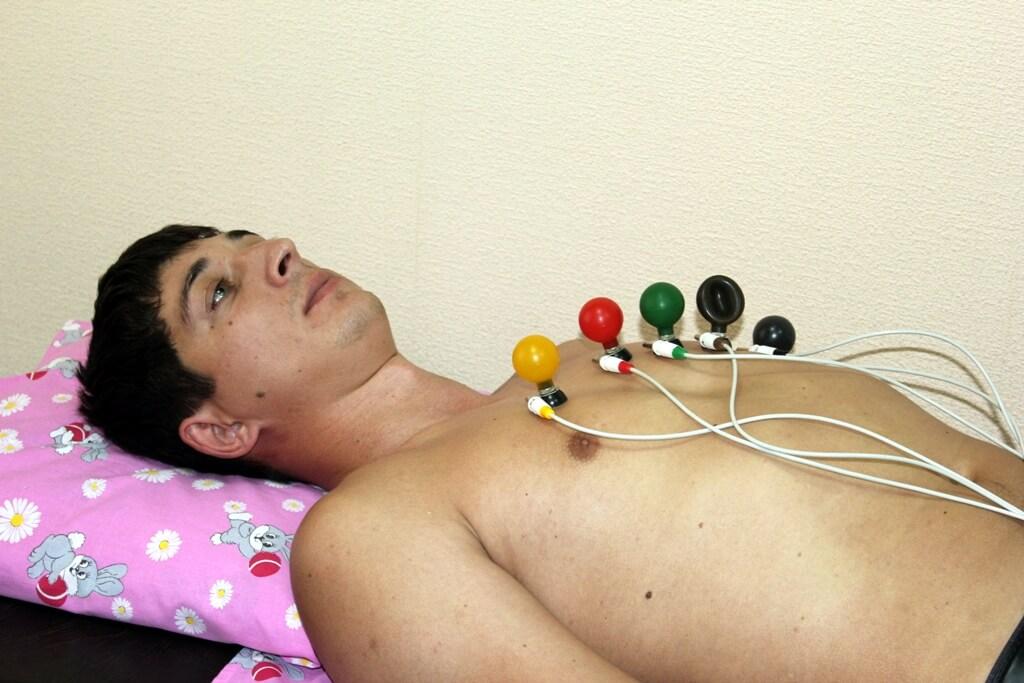
Дорсопатия представляет собой патологическое нарушение, которое поражает спину и мышечный каркас позвоночного столба. Заболевание развивается на фоне болевого синдрома с изменениями состояния тканей. Клиническая картина напоминает остеохондроз, что является причиной неточного определения состояния. У дорсопатии имеются специфические признаки, благодаря которым ее можно диагностировать и отличить от процессов дистрофического характера, охватывающих хрящевую ткань и межпозвоночные диски. Ключевым симптомом выступает боль выраженного характера, охватывающая тело и конечности и не связанная с патологиями внутренних органов.
Содержание
Особенности патологии
Заболевание встречается у 15-25% взрослых людей, достигших 30-45-летнего возраста. Для лечения применяются методы консервативной терапии. Если болезнь не приобретает осложненную форму, то обычно можно обойтись без серьезного вмешательства.
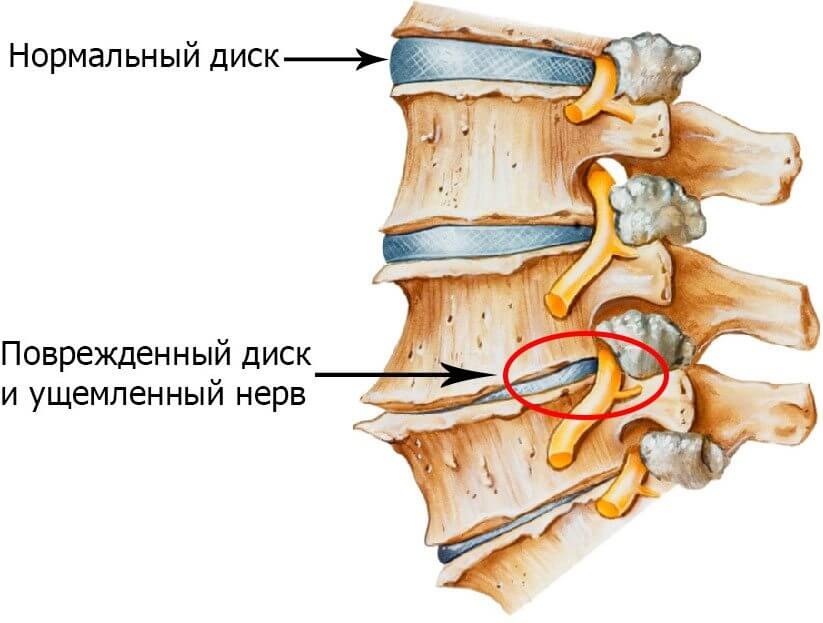
Дорсопатия охватывает патологии позвоночного столба, сопровождаемые болевым синдромом из-за поражения позвонковых структур, межпозвонковых дисков, связочного аппарата и мягких тканей. Имея схожесть с остеохондрозом, данным термином определяются проблемы, связные с развитием деформирующего спондилоартроза, спондилеза, инфекционных патологий спинного мозга.
Заболевание отличается хроническим течением с периодически возникающими рецидивами в острой форме. Болевой синдром носит устойчивый характер и выраженную интенсивность. Проявляется боль в ночной период или при движениях. Часто присутствует уменьшение уровня чувствительности в хребтовой области или в дисках, что провоцирует появление дискомфорта в виде затекания.
Проявление дорспопатии связано с гипертрофированием мышечного тонуса, его истончением и резким снижением функциональных свойств. Из-за устойчивого дефицита клеток в питательных веществах организм сталкивается с нарушением баланса макроэлементов и микроэлементов. Это приводит к шелушению кожных покровов, алопеции, ломкости и потемнению ногтевых пластин, болям в мышечной ткани и суставных структурах.
В 90% случаев клинические проявления имеют рефлекторный характер, а в 5-10% — компрессионный. В первом случае возбуждается рецепторная система в мускулатуре спины вследствие влияния факторов патогенной природы. Этот процесс сопровождается болью и спазмами. Результатом становятся изменения тонического, нейродистрофического и нейрососудистого характера.
При второй форме патологического процесса основную роль играют механические влияния анатомических структур – пролиферации хрящевой ткани, аневризмы и т.д. Воздействие испытывают нервные окончания, сухожилия, скелетная основа ЦНС. Тип патологии определяется особенностями локализации и течения дорсопатии.
Классификация заболевания
Патология может развиваться в разных секторах позвоночного столба и иметь разную степень проявления.
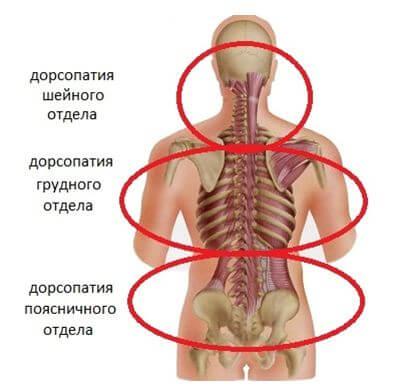
Место локализации
Патологии дегенеративно-дистрофического характера, к которым относят остеохондроз, заболевание Бехтерева, псориатический артрит, часто поражают пояснично-крестцовую зону позвоночника. Пациенты жалуются на разные проявления заболевания в этой области – приступы люмбаго в острой форме.
Из-за активного разрушения, которое протекает в дисках и позвонках, пациент не только испытывает боли в пояснице. Такие процессы провоцируют нарушения функционирования органов малого таза. Примером выступает синдром конского хвоста – при его развитии у больных теряется способность к контролю над опорожнением мочевого пузыря и кишечника.
При дорсопатии, поражающей шейный сегмент позвоночника, возникают боли во время наклонов и разворотов головы. Болевой синдром может провоцироваться и шейным остеохондрозом, и протрузиями. Провокаторами способны выступать опухоли, межпозвоночная грыжа.
Из-за патологических процессов повышаются риски развития синдрома позвоночной артерии, когда кровеносный сосуд ущемляется, а потому доставка кислорода и питательных веществ в головной мозг ухудшается. Поэтому не удивительно, что дорсопатия связана с такими последствиями, как боли в голове, расстройства зрительного или слухового характера.
Случаи, когда поражаются грудные диски и позвонки, редкие, поскольку они обычно не нагружаются чрезмерно во время движения. К тому же их укрепление обеспечивается ребрами. Для грудного сегмента присущи такие нарушения, как грудной остеохондроз, спондилоартроз анкилозирующего типа, патологии системного характера. Достаточно распространенным является и травмы грудной зоны. Такой тип дорсопатии отличается наличием болезненности в зоне сердца, которая имеет схожесть с приступом стенокардии.
Особенности охватываемых патологией тканей
Патологический процесс может охватывать разные ткани в области позвоночного столба. Поэтому дорсопатия может принимать такие формы:
- Деформирующая, когда присутствуют существенные изменения в области дисков позвоночника. Однако при этом видимые отклонения в целостности фиброзных колец отсутствуют. Незаметными будут и выпячивания пульпозного ядра. Это может быть проявление лордоза, сколиоза, кифоза, остеохондроза, спондилолистеза.
- Спондилопатия – деформационные изменения в костных структурах отличаются выраженностью и видимостью. Присутствует ограничение подвижности и боль, что характерно для болезни Кальве, деформирующего спондилеза, спинной сухотки, сирингомиелии.
- Дискогенная дорсопатия – дегенеративные отклонения в межпозвоночных дисках носят прогрессирующий характер, присутствуют грыжа и дорсалгия. Однако нет признаков смещения образований фиброзно-хрящевого типа, отсутствуют и дисфункции спинномозговой структуры, нервов.
Стадии развития патологии
Дорсопатия приобретает свои характерные черты по мере прогрессирования и перехода от одной стадии к другой. Специалисты выделяют несколько этапов:
- Первая стадия – рентгенограмма не показывает морфологических изменений. Физические нагрузки приводят к слабому дискомфорту, что обычно связывают с мышечным перенапряжением.
- Вторая стадия – края костных пластинок поражаются единичными остеофитами, что сопровождается деформацией позвонков и дисковым уплощением умеренной степени. Боль появляется днем, ее интенсивность возрастает при движении.
- Третья стадия – формируются выпячивания грыжи с проявлением неврологических расстройств. Постоянные боли присутствуют в дневные и ночные часы.
- Четвертая стадия сопровождается сильной деформацией позвонков с образованием множественных костных наростов. Для дисков характерно истончение и разрушение полностью или частично. Из-за контроля над движениями со стороны пациента боли могут ослабевать.
Специфика течения
В зависимости от особенностей прогресса, различается патология:
- вертеброгенного характера – появляется в области позвоночника;
- полисегментарного характера – формируется параллельно сразу в нескольких сегментах позвоночного столба;
- дискогенного типа из-за сдавливания или раздражения спинномозговых нервов;
- деформирующего типа, обусловленного изменениями позвонковых форм за счет образования костных наростов.
Причины заболевания
Дорсопатия обычно проявляется у пациентов более пожилого возраста в связи с естественным старением организма и торможением восстановительных процессов. Молодые пациенты сталкиваются с таким диагнозом по причине чрезмерно больших нагрузок физического характера, малоподвижности, травм позвоночника.
К числу причин дорсопатии относят:
- гиподинамию, связанную с пониженным уровнем двигательной активности пациента;
- остеохондроз по причине изменений дегенеративного характера в области позвоночника и околопозвоночных тканей;
- нарушения осанки, представленные сутулостью, сколиозом, кифосколиозом;
- часто повторяющиеся простудные заболевания;
- избыточную массу тела;
- патологии ЖКТ;
- несбалансированное питание;
- злоупотребление курением и спиртным, копченостями, жаренными и солеными блюдами, продуктами, насыщенными пуриновой кислотой;
- миофасциальные синдромы, связанные с проявлением рефлекторных болей в мышцах;
- длительное нахождение в условиях неблагоприятного климата, характеризующегося низким температурным режимом и повышенной влажностью;
- наличие неравномерного распределения нагрузочного давления на позвоночный столб во время трудовой деятельности или в быту;
- однообразное или неудобное расположение туловища на протяжении продолжительного времени;
- генетическую предрасположенность;
- отклонения в кровообращении в области позвонков, дисков и сухожилий;
- механические повреждения хребта вследствие падений, сильных ударов в область спины и т.д.;
- спазмы в мышечных структурах разной природы;
- ослабление иммунной защиты;
- недостаток физической активности;
- развитие остеопороза, протрузий или грыж позвоночного сегмента;
- частое и продолжительное переохлаждение организма.
Боль в области спины может вызываться и другими болезнями, которыми уже страдает пациент:
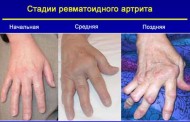
- Ревматоидным артритом, склеродермией, системной красной волчанкой.
- Эндокринными патологиями – сбоями в функционировании щитовидки и надпочечников.
- Проблемами с кроветворением, включая гемофилию.
- Инфекциями респираторного, кишечного, урогенитального типа.
Симптоматика патологии
Основными признаками, свидетельствующими о развитии дорсопатии, являются:
- локализующийся в отдельных сегментах позвоночника болевой синдром ноющего, тянущего или пульсирующего проявления;
- чрезмерное напряжение в мышцах, проявления миотонического синдрома, интенсивность которого возрастает во время прощупывания пораженного участка;
- обездвиженность хребта в пораженной области;
- проявления парестезии кожных покровов на конечностях;
- пониженная чувствительность в поврежденных зонах;
- проявление признаков гипотрофии и амиотрофии, сухости кожи в области стоп или рук;
- усиление болевого синдрома при чихании, кашле, подъеме тяжелых предметов;
- трансформация тканей локального проявления в виде нейроостеофиброза, сосудистых нарушений и т.д.
Патология может локализоваться в разных сегментах, а потому основная симптоматика дополняется специфическими признаками:
- При шейной локализации возникает цефалгия, боли в руках и плечевом поясе, шумы в ушах, нарушения зрения, головокружения и боли в голове.
- Грудная локализация отличается болью в грудной зоне, в области сердца.
- Если поражается пояснично-крестцовый сегмент, то пациент жалуется на боли в основании позвоночного столба с неприятными ощущениями в конечностях и малом тазу.
- Поражение нервов межпозвоночного типа сопряжено с проявлениями гипотонического синдрома, мышечных прострелов, проблемами в рефлексах.
Болевой синдром может иметь свои особенности формирования. Если он носит локальный характер, то ощущения перманентные, ограничиваются отдельным участком хребта. Проекционная боль распространяется вдоль нерва, а корешковая – отличается остротой в виде прострела. Некорешковые боли проявляются как результат спазма или мышечного гипертонуса.
Диагностика
Для постановки правильного диагноза на первом этапе проводится внешний осмотр, изучаются жалобы больного и данные анамнеза. Применяются и специальные тесты, которые помогают оценить уровень функциональной активности в поврежденной зоне позвоночника. В последующем назначается инструментальное обследование с применением рентгена, УЗИ, МРТ, КТ. Дополнительно проводится ЭКГ для исследования поражения сосудистой системы. Чтобы исключить патологии ревматической и инфекционной природы используется метод биохимической и серологической диагностики биообразцов.
Лечение патологии
На основании результатов диагностики заболевания врач назначает лечение. Терапия носит комплексный характер и может включать:
- Ношение корсета – за счет коррекции ортопедического типа можно обеспечить нахождение позвоночника в нужном положении, устранив риски смещения.
- Медикаментозное воздействие. Благодаря применению инъекционных растворов НПВПС, например, Мелоксикама, Ксефокама, Диклофенака, появляется возможность убрать боли в остром проявлении. Если эти средства оказываются неэффективными, то задействуются глюкокортикостероидные блокады с применением Дипроспана или Триамцинолоном. Возможны и блокады с анестетиком – Новокаином, Лидокаином. Против умеренных болей прописываются НПВС в таблетках – Кеторол, Найз, Нурофен. Для слабых болей и дискомфорта подойдут мази или гели – Вольтарен, Фастум, Долгит.
- Физиотерапевтические процедуры. В курс лечения можно включить магнитотерапию, УВЧ, лазеротерапию, ударноволновое и ультрафиолетовое воздействие. Для патологии острого или подострого периода подойдет воздействие в виде электрофореза, ультрафонофореза с глюкортикостероидными препаратами, анестетиком, витамином В, хондропротекторными средствами.
- ЛФК может назначаться только после купирования болей острого типа. Этот метод помогает восстановить кровоток, укрепить мышечные структуры, активизировать восстановление пораженных участков.
- Массажные процедуры, представленные акупунктурным, вакуумным соединительнотканным, сегментированным воздействием. Благодаря классическому массажу можно укрепить мышечный каркас и избавиться от спазмов.
- Посещение мануального терапевта, который после изучения данных обследования и проведенной пальпации сможет вправить диск, вытянуть мышцы, чтобы увеличить межпозвонковый промежуток.
Когда медикаментозная терапия оказывается безрезультатной, то назначается хирургическое вмешательство. Показанием к нему будут осложнения патологии, интенсивное ее развитие. В ходе вмешательства производится декомпрессия позвоночного канала или удаление грыжи. Применяются методы ламинэктомии, дискэктомии, микродискэктомии.
Допускается и лечение народными рецептами. Однако такой метод является лишь дополнением к медикаментозной терапии и требует предварительной консультации с врачом.
Осложнения
При игнорировании симптоматики и отсутствии лечения возможно формирование межпозвоночной грыжи. Последствием этого станет:
- синдром позвоночной артерии;
- дискогенная миелопатия;
- корешковый синдром.
Патология дегенеративно-дистрофического типа способна провоцировать сращение костей в позвоночнике и обездвиживание поврежденного участка.