Чтобы не допустить развитие поясничного остеохондроза, важно при первом же его проявлении начать грамотное лечение. Для этого нужно знать основные признаки проявления такой болезни. Поэтому сегодня мы опишем симптомы поясничного остеохондроза у женщин.
Читайте также — Остеохондроз поясничного отдела позвоночника симптомы и лечение.
Содержание
Основные симптомы заболевания
- Боль в пояснице. Обычно сильно отдает в ноги, бедра и ягодицы.
- Ноюще боли после сна или длительного сидения в одной позе.
- Напряжение в мышцах спины.
- Появляются небольшие мурашки и легкое покалывание в нижних конечностях.
- Усиление боли при чихании и поднятии тяжестей.
- Ощущение холода в ногах.
- Сильные прострелы в области поясницы после пребывании на холоде.
- Кожа начинает шелушить в том месте, где чаще всего возникает боль.
- В артериях ног иногда пропадает пульс.
- Исчезает чувствительность в ногах, бедрах и ягодицах.
- Нарушается выделение пота.
Основные признаки остеохондроза у женщин
Врачи смогли выделить четыре главных признака, которые помогают определить наличие болезни:
- Ишемический синдром.
- Корешковый синдром.
- Сильная боль.
- Синдром позвоночника.
Давайте остановимся подробнее на каждом из этих симптомов.
Ишемический синдром
Вот последовательность проявления этого синдрома:
- Нарушается кровообращение при сильном сдавливании сосудов. Из-за того, что они находятся близко с нервными окончаниями, возникают боли в тканях и позвоночнике.
- Вначале артерии сужаются редко, иногда раз в неделю. А со временем спазм начинает становиться постоянным и проявляется каждый день.
- Возникают сильные боли в стопе при длительной ходьбе. Человеку нужно делать небольшие остановки во время движения, тогда боль медленно проходит.
- Если спазм протекает уже долгое время, появляется также боль в ягодицах и на бедрах.
- Самый худший исход – это нарушение чувствительности этих органов, иногда паралич в ягодицах. Чтобы не допустить это, нужно начинать лечение еще на ранней стадии.
Как протекает корешковый синдром?
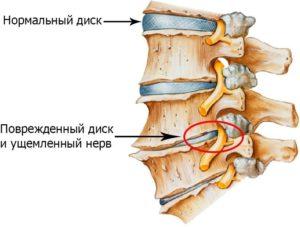
- Как только болезнь зародилась, диски позвоночника начинают постепенно становиться тоньше и стираться. Некоторые позвонки двигаются и не могут стабильно стоять на одном месте.
- Во время резких движений эти позвонки начинают смещаться и сдавливать нервные окончания. Иногда они оказывают воздействие и на сосуды. После этого начинается сильная боль.
- Чаще всего болезненные ощущения передаются в стопу, ягодицу или бедро.
- Из-за сильного напряжения мышц и спазма женщине становиться тяжелее ходить. Она начинает невольно делать наклон на здоровую сторону тела.
- Если позвонки сдавливают нервные окончания слишком долго, тогда появляется сильное воспаление. После этого может начаться застой венозной крови и сильная интоксикация в организме.
- Следующий этап – это ноющие боли в суставах и мышцах, которые возникают уже после сна и любого отдыха.
- Женщина ощущает чувство жара, проявляется высокая потливость. Иногда по телу может пробегать холодок.
- Происходит онемение некоторых частей тела, нарушается их чувствительность.
- По телу часто пробегают «мурашки» и женщина уже не ощущает боли в мышцах.
- В организме появляется чувство слабости. Человек не может долго ходить и выполнять тяжелую нагрузку.
- Если не лечиться и допустить крайнюю стадию, у женщин может развиться фригидность и начаться гинекологические заболевания. В крайнем случае, во время сильного сдавливания спинного мозга можно получить даже паралич.
Сильная боль
Врачи часто называют ее «люмбалгией». Она также протекает в несколько стадий:
- Первый признак остеохондроза у женщин – это сильная ноющая боль в области поясницы. Вы можете заметить, что она начинает усиливаться, когда вы поднимаете тяжесть, напрягаетесь и выходите на холод. При этом боль, наоборот, проходит, если вы спокойно лежите и отдыхаете. Это признак того, что диски позвоночника начали разрушаться.
- Болевой синдром может быть резким и неожиданным. Обычно он действует на органы таза или на брюшную стенку. Возникает чувство боли при резком чихании или при кашле. Через пару секунд неприятные ощущения проходят.
- Если вы попробуете надавить на поясничный отдел, вы почувствуете там уплотнение в мышцах. Даже при легком воздействии на эту зону возникает боль.
- Иногда неприятные ощущения могут проявляться не сразу. Например, если вы вчера подняли тяжесть или дали большую нагрузку на позвоночник, боль может начаться только на следующий день и протекать целые сутки. Это также начальный признак поясничного остеохондроза у женщины.
Синдром позвоночника
- Все предыдущие симптомы постепенно проводят к изменению формы нашего позвоночника. Именно после сильных болей, слабости и спазма появляется небольшая сутулость. Если ваши родственники заметили, что вы стали горбиться и не держите осанку, нужно сразу обратиться к врачу и начинать лечение.
- При неправильной осанке вы также поменяете свою походку. Весь двигательный аппарат организма будет работать неправильно, так как позвоночник изменил свою форму. Именно этот фактор будет способствовать быстрому разрушению дисков и развитию остеохондроза.
Почему так происходит?
Давайте разберемся, откуда берутся все эти симптомы у женщин. Ведь если не допустить их проявления, тогда и не придется лечить остеохондроз.
- Сидячий образ жизни. Если девушка работает в офисе и весь день сидит за компьютером, это со временем приведет к первым симптомам.
- Нарушение работы сосудистой системы и пищеварительного тракта. Нужно внимательно следить за здоровьем и вовремя проходить обследование.
- Плоскостопие. Если вы будете неправильно давать нагрузку на стопу, тогда со временем может проявиться первый признак остеохондроза.
- Осанка. Когда девушка часто сутулится и не держит спину ровно, она помогает болезни проявиться еще быстрее. Старайтесь выполнять упражнение на осанку и ходить с поднятой головой.
- Лишний вес. Набрав лишние килограммы, женщина подвергает себя большому риску заболеть остеохондрозом.
- Стрессы и усталость. Если давать слишком большую нагрузку организму, он не сможет самостоятельно бороться с первыми зачатками болезни.
- Сильное переохлаждение. Нужно быть особенно внимательной в зимний период и не оставаться в холоде долгое время.
- Наследственность. Иногда остеохондроз проявляется даже у тех, кто ведет правильный образ жизни. Ведь болезнь часто передается генетически. Если у кого-то из родственников был остеохондроз, готовьтесь к тому, что он может в любой момент проявиться и у вас.
- Дефект позвоночника или травмы спины.
Заключение
Теперь вы знаете основные признаки поясничного остеохондроза у женщин. Как только проявляется первый симптом, нужно сразу проходить обследование, консультироваться с врачом и начинать лечение. Онлайн казино с бонусами https://3bezdepobonus.com/ за регистрацию. На первых стадиях можно легко побороть болезнь и попрощаться с ней навсегда. А вот запущенные ситуации могут привести к тяжелым последствиям и к зарождению других болезней в организме.