Рассекающий остеохондрит (болезнь Кенига) – редкая патология сустава, для которой характерно асептическое нитрозирование (омертвление) мыщелка в области бедренной кости. Встречается патология преимущественно у молодых людей, занимающихся спортом. Заболевание может сформироваться и самостоятельно, что происходит преимущественно в возрасте до 50 лет. Для рассекающего остеохондрита характерна определенная симптоматика. Даже если лечение проведено своевременно, наблюдается только частичное восстановление костных структур и хрящей.
Читайте также — Хондропатия коленного сустава.
Содержание
Механизмы развития болезни
Нормальное состояние суставных структур – это когда костная поверхность покрыта гладким и достаточно плотным гиалиновым хрящом, что создает подходящие условия для движения.
Скольжение исключает вероятность возникновения препятствий.
Прогрессирование рассекающей формы остеохондрита осуществляется вследствие образования тромбов, которые отвечают за питание определенного участка кости. 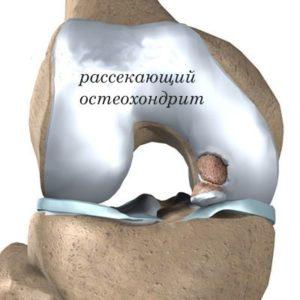
Впоследствии происходит отслойка омертвевшего хряща, который смещается в сустав и образует, так называемое, свободное тело – «суставную мышь». Во время движения конечности этот фрагмент западает между двумя поверхностями хряща, что вызывает блокаду. Вследствие этого происходит утрата гладкости, что чревато травматизацией и перегрузкой суставной структуры. Постепенно происходит развитие остеохондрита.
Классификация заболевания
Выделяют 4 основные стадии развития болезни:
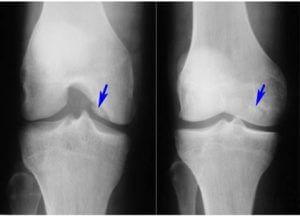
- 1-я стадия. Сопровождается появлением дискомфорта и неярко выраженных болевых ощущений, которые не имеют четкой области локализации. При проведении рентгенограммы отмечается наличие некротизированного тела имеющего овальную форму. Оно, как правило, отделено от здоровых костных структур светлой полоской.
- 2-я стадия. Характеризуется умеренными болевыми ощущениями в области пораженного сустава, которые представляют собой явления синовита. Светлая полоса на рентгенологических снимках расширяется. Отмечается нарушение целостности замыкательной пластинки.
- 3-я стадия. Отмечаются выраженные боли, хруст в суставе и «заедание» самого сустава. Не исключено возникновение блокад. Рентгенограмма позволяет выявить зоны некроза, которые частично отделены от костных структур.
- 4-я стадия. Сопровождается усилением болевых ощущений, несмотря на это блокады встречаются все реже. Симптоматика синовита, как правило, возрастает. На снимках отмечается полностью отделенное внутрисуставное тело.
Характерная симптоматика
Рассекающий остеохондрит коленного сустава и бедренной кости сопровождается появлением болевых ощущений, которые возникают в области передне внутренней или передней суставной поверхности. В самом начале развития заболевания этот симптом имеет ноющий характер, который постепенно становится режущим. При прогрессировании патологического процесса больной ощущает наличие инородного тела в области сустава.
Читайте также — Остеохондроз коленного сустава.
При движении пораженного сустава появляется выраженный хруст. Не исключена вероятность появления отеков. Амплитуда движения постепенно уменьшается, что приводит к постепенной утрате возможности сгибания и разгибания ног.
Причины развития заболевания
Патологический процесс может возникать у людей, которые вообще не имеют отношения к спорту:
- Дети 9-10 лет. Патологические нарушения в этом случае называются ювелирным рассекающим остеохондритом. В этом случае возможно полное устранение патологии.
- Взрослые до 50-летнего возраста. В этом случае причины развития заболевания могут полностью отсутствовать. Речь идет о криптогенной форме болезни.
Среди наиболее явных предрасполагающих факторов можно выделить такие виды спорта, как футбол, теннис, гольф, борьба и тяжелая атлетика.
Постановка диагноза
При рассекающем остеохондрите проводится комплексное обследование. В первую очередь врач проводит визуальный осмотр больного и собирает анамнез заболевания. В обязательном порядке осуществляется пальпация поврежденных участков сустава.
Для подтверждения диагноза назначаются инструментальные исследования:
- Рентгенография. Самый информативный метод диагностики. Снимок, как правило, делают в 2 проекциях: переднезадней и боковой. В обязательном порядке совершается снимок здорового сустава для проведения сравнения.
- Сцинтиграфия. Проведение радиоизотопного сканирования костных структур дает возможность определять заболевание на начальных стадиях возникновения. Процедура проводится с использованием контрастного вещества, которое фиксируется в области костных структур и визуализирует имеющиеся повреждения.
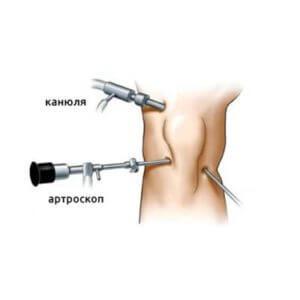
- Артроскопия. Высокоинформативная диагностическая методика, с помощью которой удается определить не только область расположения патологии, но также стадию развития и глубину поражения сустава.
- КТ и МРТ. Эти исследовательские процедуру дают возможность получить снимки в различных поперечных и продольных срезах. Методики достаточно информативны, чтобы специалист мог на основании результатов поставить точный диагноз.
Лечение рассекающего остеохондрита
При развитии патологических изменений в области суставных структур лечение должен назначать опытный врач. Выбор лечебной тактики зависит от того, к какой возрастной группе относится пациент, а так же от формы и стадии заболевания.
Цели лечения рассекающего остеохондрита заключаются в проведении костно-хрящевой пластики. После проведения хирургической коррекции осуществляется восстановление движения в области поврежденного сустава. Основная задача врача – уменьшение болевого синдрома и максимально полное восстановление суставной и хрящевой структуры.
Тактика консервативного лечения
На начальных стадиях развития патологических изменений обойтись можно использованием медикаментов:
- Антибактериальная терапия. Назначается с целью устранения воспалительного процесса. Наиболее эффективные препараты: «Гентамицин», «Цефазолин». Антибиотик назначается и после хирургического вмешательства с учетом мониторинга микробиологического типа, проведенного в условиях стационара.
- Наркотические и ненаркотические вещества. Используются для устранения симптоматики заболевания. Среди наиболее востребованных препаратов можно выделить «Парацетамол», «Кетопрофен», «Трамадол». Широко используются в послеоперационном периоде для устранения болевых ощущений.
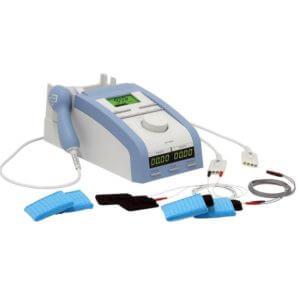
В качестве лечебных мер назначается физиотерапевтическое воздействие:
- Ультразвук и диатермия;
- Электрофорез с применением новокаина и сосудосуживающих средств;
- Проведение электрофореза с использованием гидрокортизона.
Хирургическое воздействие
- Наличие свободного костно-хрящевого сегмента;
- Отсутствие эффективности от медикаментозных препаратов;
- Ухудшение состояния суставной структуры;
- Закрытие эпифизарной зоны роста.
Операция на начальных этапах
Методики хирургической коррекции:
- Туннелизация. Малоинвазивная коррекция, которая дает положительный результат в 80-90% случаев.
- Артроскопия. Выполняется через 2 небольших прокола и исключает вероятность инфицирования.
Хирургическая коррекция при запущенных случаях
При наличии крупных фрагментов (более 2 см) проводится высверливание с последующим закрытием возникшего дефекта с помощью волокнистого хряща. В некоторых случаях осуществляется имплантация собственных хондроцитов.
Дополнительные рекомендации

Дозированные нагрузки разрешены только через 2 недели после проведения операции. Полная нагрузка – спустя 1 или 2 месяца.
Лечебные меры следует принимать как можно раньше. В противном случае существуют большие риски перехода патологического процесса в артроз сустава. Осложнения возникают в 40% случаев.
Предотвратить развитие болезни Кенига можно, при помощи своевременной диагностики и лечения патологий со стороны опорно-двигательного аппарата.