Содержание
Остеопороз и тазобедренный сустав: где пересекаются дороги
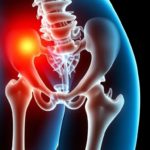
Сустав — это не просто соединение костей, это целый механизм, который постоянно поддерживает нас в движении. Но с возрастом кости становятся менее прочными, и ровно здесь появляется остеопороз — состояние, когда кость теряет плотность и прочность. В таких условиях даже обычная бытовая активность может привести к повреждениям: переломы шейки бедра, трещины шейки и головки тазовой кости, нестабильность сустава. Это влияет не только на риск травм, но и на то, какие методы лечения будут эффективны в дальнейшем. Именно поэтому вопрос о замене тазобедренного сустава у пациентов с остеопорозом требует особого внимания к технике, выбору имплантов и планированию реабилитации.
Не все случаи требуют замены сустава, но когда боль, деформация или ограничение движений становятся непреодолимыми, эндопротезирование становится разумной стратегией. В условиях ослабленной костной ткани задача хирурга — не только устранить боль, но и обеспечить стабильность протеза на долгие годы. Это требует учета множества факторов: степени остеопороза, наличия сопутствующих заболеваний, объёма двигательной активности пациента и его ожидаемого образа жизни после операции.
Показания к эндопротезированию
В контексте остеопороза показания к тазобедренной замене формулируются снисходительно, но однозначно. Ниже приведены наиболее распространённые ситуации, где имплантация считается разумной и эффективной, особенно если консервативное лечение не приносит облегчения.
- Сильная боль в тазобедренном суставе, ограничивающая повседневную активность, при хроническом посттравматическом артрите или артрозе, который не поддается лекарственной терапии и физиотерапии;
- Посттравматическая деформация тазобедренного сустава после перелома шейки бедра у пациента с низкой костной плотностью, где консервативные методы фиксации не обеспечивают надёжную стабильность;
- Дисфункциональная несостоятельность головки или её некроз, затрудняющий нормальное функционирование сустава;
- Хронический унизительный болевой синдром и ограничение опоры на ногу из-за резких изменений суставного поверхностного слоя, когда сохранение собственного сустава становится нецелесообразным;
- Ревизия ранее установленного протеза, осложнённая разрушением кости или дефектами ацетабулу, особенно если костная ткань при этом ослаблена остеопорозом;
- Нехватка костной массы для надёжного фиксирования альтернативных методов лечения (например, фиксации при переломе) и необходимость перехода к замене для обеспечения ранней подвижности и снижения риска повторных травм.
Следует помнить, что у пациентов с остеопорозом решение о замене сустава принимается не только на основании рентгенографических данных, но и с учётом функциональных целей, общего состояния здоровья, возможности реабилитации и риска осложнений. Показания индивидуализируются, чтобы выбрать оптимальный подход и повысить вероятность долгосрочного успеха операции.
Особенности выбора импланта и техники у пациентов с остеопорозом
Ключ к успешному результату — грамотный выбор импланта и тактики фиксации, которые учитывают плохую костную плотность. В остеопорозе особенно важна не только текущая стойкость протеза, но и его надёжная интеграция с костной тканью и устойчивость к микропереломам при перераспределении нагрузок после операции.
Принципы подбора имплантов в таких случаях включают три важных момента: статус кости, анатомия пациента и ожидаемая физическая активность после операции. Современные протезы предлагают разные варианты фиксации, которые могут быть адаптированы под конкретную клиническую ситуацию. Ниже — ключевые принципы выбора и их применение на практике.
Цементированная vs бесцементная фиксация
| Критерий | Цементированная фиксация | Бесцементная фиксация |
|---|---|---|
| Начальная стабильность | Высокая за счёт раствора, быстрое нагружение | Зависит от качества кости; требует заращения |
| Долгосрочная устойчивость у остеопороза | Обычно предпочтительнее, особенно при слабой кости | Может быть менее предсказуемой из-за плохого сцепления |
| Возможные осложнения | Менее риск микротрещин вокруг кости | Нужна степень хорошего роста костной ткани; риск либерации при слабой кости |
| Реабилитация | Чаще допускается более раннее нагрузочное движение | ЭтапыXMLLoader требуют осторожности; иногда дольше период отслойки |
В ситуации остеопороза чаще выбирают цементированную фиксацию для тазобедренного сустава. Она обеспечивает устойчивость и позволяет раннюю мобилизацию, что критически важно для пожилых пациентов. Однако бывают случаи, когда цементирование не рекомендуется — например, при специфических дефектах ацетабула или в случае необходимости повторной ревизии. В таких ситуациях врачи подбирают индивидуальные решения: усиление ацетабулярной части, применение специальных чашек с костными аугментами, использование гибридных конструкций.
Особенности реконструкции ацетабулярной полости
У пациентов с остеопорозом кость вокруг ацетабула может быть крайне тонкой и нестабильной. Чтобы обеспечить надёжную фиксацию чаши, применяют различные техники: кость-заместители, костью поддерживающие пластины, а иногда — структурные костные аугенты. В сложных случаях может понадобиться использование ацетабулярной кости-опоры или сетчатых конструкций, чтобы восстанавливать конгруэнтность поверхности и распределять нагрузку равномернее. Всё это требует тщательного предоперационного планирования и командной работы с реабилитацией.
План подготовки к операции и восстановление
Подготовка к эндопротезированию таза у людей с остеопорозом начинается за несколько недель до операции. Это важно для снижения риска инфекции, улучшения заживления и ускорения реабилитации. Врач оценивает общий статус здоровья, выполняет лабораторные тесты, анализирует медикаменты, коррегирует дефицит витамина D и кальция, а также рекомендует программу предоперационной подготовки — «prehab» — направленную на укрепление мышц вокруг сустава и улучшение баланса.
- Проверка плотности костной ткани: денситометрия, анализы на кальций-фосфорный обмен, витамин D; при необходимости назначают коррекцию дефицита.
- Контроль сопутствующих заболеваний: сахарный диабет, гипертензия, нарушения свертывания крови и другие состояния, влияющие на исход операции.
- Оптимизация образа жизни: рациональное питание, умеренная физическая активность, прекращение курения, умеренное потребление алкоголя.
- Разъяснение реабилитационного плана: этапы послеоперационной мобилизации, ходы физиотерапии и использования вспомогательных устройств.
После операции грамотная реабилитация направлена на быстрое возвращение к независимой ходьбе и минимизацию осложнений. В первые дни чаще всего применяют частичную или неполную нагрузку на ногу, постепенно переходя к полноценной нагрузке по распоряжению хирурга. Важны регулярные занятия физиотерапией, контроль мышечного баланса, поддержание гибкости сустава и осанки, а также профилактика тромбозов.
Риски, исходы и долгосрочная перспектива
Как и любая операция, эндопротезирование тазобедренного сустава несёт риски. В контексте остеопороза они могут быть выше по ряду причин: ухудшение заживления костной ткани, риск периопериостальных переломов, микроподвывихи в условиях сниженной плотности кости, возможная ранняя износостойкость компонентов и необходимость ревизии спустя годы. Однако современные методики снижает этот риск за счёт улучшенных материалов, точной предоперационной тактики и моложе пациентов с высокими активностями, которые могут вернуться к активной жизни после операции.
Ключевые моменты прогноза после замены сустава у пациентов с остеопорозом:
- допуск к ранней мобилизации уменьшает риск тромбозов и осложнений дыхательной системы;
- цементированная фиксация обеспечивает устойчивость и надёжное распределение нагрузки;
- правильный выбор импланта и учёт сопутствующих условий помогают снизить риск отказа или переразрушения протеза;
- последующая реабилитация и контроль дозированной физической активности — залог долгосрочного успеха;
- регулярное наблюдение у врача, контроль плотности кости и коррекция лечения остеопороза снижают вероятность повторной травмы.
Чтобы упростить образ процесса, ниже приведена простая памятка для пациентов и их близких:
- В первые месяцы избегайте нагрузок, которые вызывают боль и нестабильность сустава;
- Не пропускайте физиотерапию и упражнения для укрепления мышц вокруг сустава;
- Следуйте предписаниям по принятию лекарств, в том числе витамина D и кальция, если это рекомендовано;
- Своевременно сообщайте врачу о любых признаках инфекции, боли в области сустава или непонятных изменений в самочувствии.
Заключение
Эндопротезирование тазобедренного сустава у пациентов с остеопорозом — это не просто замена сустава, а комплексный процесс, который требует чуткого подхода к каждому этапу: от оценки состояния кости до выбора оптимальной тактики фиксации и продуманной реабилитации. При правильном подходе можно добиться значительного снижения боли, восстановления подвижности и возвращения к активной жизни. Важны не только сами протезы, но и команда — хирург, рентгенолог, физиотерапевт и пациент, каждый из которых вносит свою долю в успешный результат. Если вы или ваши близкие столкнулись с остеопорозом и необходима помощь с вопросом протезирования, обсудите с врачом индивидуальный план, который учтёт плотность кости, анатомию таза и образ жизни. Ваша цель — не просто выжить после операции, а вернуть себе активность и уверенность в каждом шаге.