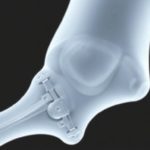
Когда речь заходит о костях, люди чаще всего думают о компрессиях и костях, растущих снова сами. Но на самом деле современная медицина движется не за счет силы духа пациента, а благодаря материалам, которые помогают кости устойчиво регенерировать. Биоматериалы для восстановления костей — это не фантазия будущего, а реальность сегодняшнего дня. Они заполняют дефекты, поддерживают рост тканей, направляют клеточные процессы и постепенно исчезают после того, как работа выполнена. В этой статье мы разберем, какие варианты применяют сейчас, какие принципы лежат в их основе и какие горизонты обещают следующие годы.
Стенка за стенкой, медицина костной регенерации перестраивает привычный подход к травмам сложной локализации. Раньше проблему решали имплантатами и цементами, которые лишь маскировали дефект. Теперь задача стоит иначе: создать не просто замену, а поддержку, которая напоминает естественную костную ткань и со временем растворится, не оставив следов. Именно поэтому в центре внимания оказываются пористые каркасы, соединения минералов и полимеров, а также технологии, которые позволяют выращивать ткань прямо в месте травмы. Принципы просты: совместимость с организмом, способность проводить полезные вещества и структурная поддержка на нужной высоте прочности. Но за каждым словом стоит сложная инженерия, лабораторные испытания и клинические карты, которые подтверждают безопасность и эффективность.
Содержание
- 1 Какие материалы применяют сегодня
- 2 Современные подходы к созданию пористых структур и управляемой регенерации
- 3 Ключевые технологии и клинические применения
- 4 Где наука делает прорывы: от лаборатории к пациенту
- 5 Практические ориентиры для пациента и врача
- 6 Технологии завтра: горизонт прогнозов и вызовов
- 7 Ключевые разработки в клинике и технологиях: что уже работает, а что ещё в исследовании
- 8 Заключение
Какие материалы применяют сегодня
В современной регенеративной ортопедии выделяют несколько ключевых классов биоматериалов. Каждый из них имеет свои сильные стороны и ограничения, и часто самый эффективный подход — это сочетание разных компонентов в композитных системах. Ниже мы рассмотрим основные группы и дадим примерный ориентир по применению.
| Тип материала | Основной компонент | Преимущества | Ограничения | Примеры |
|---|---|---|---|---|
| Керамические биоматериалы | Гидроксиапатит, β–ТРК (β-трикальций фосфат) | Высокая биосовместимость, хорошая остеоиндукция, близость к естественной кости по химическому составу | Хрупкость, ограниченная прочность при больших дефектах, медленная деградация может замедлять регенерацию | Гидроксиапатитовые пластины, гранулы для заполняемых дефектов |
| Полимерные биоматериалы | PLLA, PLGA, PCL, PEG и их комбинации | Гибкая модуляция деградации, легко формуются по сложной геометрии, можно внедрить лекарственные вещества | Низкая остеоиндуктивность сама по себе, риск воспалительных реакций при неправильной переработке | Композиты на основе полимеров с наполнителями, гидрогели |
| Композитные материалы | Сочетание керамики и полимера | Сочетает в себе прочность керамики и управляемую деградацию полимера, лучшее взаимодействие с тканями | Сложность изготовления, повышенная стоимость | Пористые каркасы на основе HA/PCL или титана с полимерным наполнителем |
| Металлические биоматериалы | Титановые сплавы, иногда магниевые кандидаты | Высокая прочность, поддержка крупных дефектов, хорошая стабилизация | Риск вторичной операции по удалению, возможная коррозия, нужна пористость для остеоинтеграции | Порфирированные титановые импланты, пластины с пористыми поверхностями |
| Гидрогели и матрицы с биологически активными веществами | Гидрогели на основе водаобразных полимеров | Идеальны для заполнения наноразмерных дефектов, возможность внедрить ростовые факторы | Механическая прочность часто ниже, ограниченная долговечность в крупных дефектах | Гидрогелевые каркасы, наполнители с BMP-2, SDF-1α |
Ключ к успеху в выборе материала — баланс между прочностью, биосовместимостью и темпами регенерации. В клиниках сегодня чаще применяют комбинированные решения: пористые керамические каркасы, заполненные полимерной матрицей, с добавлением биологически активных факторов. Такой подход позволяет одновременно поддерживать форму defeкта и направлять рост кости, а затем постепенно исчезать без остаточных факторов, характерных для чужеродных материалов.
Современные подходы к созданию пористых структур и управляемой регенерации
Важным трендом последних лет стало искусственное моделирование микроклимата кости. Пористость каркасов не просто означает пустоты — это пространственный каркас, через который клеткам легче проникать, сосудам — пронести кровь, а биоматериалы — постепенно замещаться натуральной тканью. 3D-печать и аддитивные технологии дают возможность точно настраивать размер пор, их форму и взаимное расположение. Это критически важно, потому что высота прочности зависит от того, как связаны клетки, как проведена топография поверхности и какие зоны депонирования факторов роста используются. На практике создаются каркасы с порами разной величины: от сотен микрон до нескольких миллиметров, чтобы обеспечить как остеоиндуктивную, так и остеoconдуктивную функции.
Вместе с этим активно развиваются биологически активные поверхности. Появляются покрытия, которые стимулируют рост костной ткани за счет присутствия ионов кальция и фосфатов или за счет зарядов на поверхности, которые привлекают клеточные рецепторы. В клинике такие подходы способствуют более быстрой интеграции имплантатов и уменьшению необходимости в повторных операциях. Но не менее важно и то, что современные материалы предусматривают управляемую деградацию: они остаются прочными до того момента, пока кость не достигнет собственной полноты, а затем постепенно растворяются, освобождая место для естественной ткани.
Ключевые технологии и клинические применения
Сегодня на рынке есть решения для самых разных сценариев — от небольших дефектов кости до крупных исчерпывающих повреждений. В арсенале ортопедии и травматологии применяются:
- Пористые каркасы из гидроксиапатита и β-TCP, которые заполняют дефекты и выступают ориентиром для роста костной ткани.
- Композиты на основе полимеров и керамики, для повышения прочности и управляемой деградации.
- Металлические импланты с пористыми поверхностями или покрытием из биоматериалов, которые ускоряют остеоинтеграцию.
- Гидрогелевые системы, способные локально высвобождать факторы роста и улучшать регенерацию на начальных этапах заживления.
- Индивидуальные имплантаты, созданные с помощью 3D-печати, чтобы повторить форму и структуру конкретного дефекта.
Ключевые клинические применения включают лечение длинных костей после травм, дефекты после опухолевых резекций, восстановления позвоночника и челюстной костной ткани, а также реконструкцию после остеопоротических изменений. В каждом из таких случаев задача состоит не только в заполнении пространства, но и в создании микросреды, которая будет стимулировать клеточную активность, кровоснабжение и формирование новой костной ткани.
Где наука делает прорывы: от лаборатории к пациенту
Прорывы в биоматериалах для костей происходят в нескольких направлениях. Во-первых, усилия сосредоточены на создании материалов, которые могут направлять стволовые клетки к дифференциации в остеобласты, а значит и к формированию новой кости. Во-вторых, исследователи работают над системами доставки факторов роста так, чтобы они высвобождались в нужное время и в нужном месте. В-третьих, развивается дизайн пористых структур, которые напоминают естественный ультраструктурный слой кости: компактное наружное слоеобразование с пористой внутренностью, что улучшает прочность и усвоение материалов организмом.
Немаловажным направлением является использование материалов с минимальным весом и высокой биодеградацией, которые поддерживают кость в период роста, но не требуют повторной операции для удаления. Это особенно важно для молодых пациентов, где сохранение природной кости и минимизация вторичных вмешательств играют ключевую роль в качестве жизни. В клинической практике всё чаще появляются персонализированные решения, созданные под конкретный дефект и конкретного пациента, что становится возможным благодаря цифровым моделям и аддитивным технологиям.
Инновации на старте клиник и в лаборатории
Одной из самых ярких тенденций является комбинированная система «каркас плюс лекарственные вещества» — каркас обеспечивает механическую поддержку, а внутри или на поверхности разливают активные вещества, которые ускоряют регенерацию. Привычная BMP-2 или другие ростовые факторы обходят проблему доставки за счет специальных носителей, которые контролируют выделение. Результат — более быстрая интеграция имплантата с минимальными побочными эффектами. В лабораториях исследуют и полностью биорастворимые металлы, которые на начальном этапе обеспечивают прочность, а затем уходят, не вызывая долгого присутствия чужеродного тела.
Не менее важно развитие материалов с «умными» свойствами. Например, поверхности, с чувствительностью к механическому нагружению, которые меняют свою пористость или скорость деградации в зависимости от того, насколько активно кость растет. Это позволяет материалу адаптироваться к режиму реабилитации и к индивидуальным особенностям пациента. Параллельно появляются биоматериалы, которые можно инициировать внешним воздействием, например магнитным полем или светом, чтобы управлять высвобождением активных компонентов. Все это расширяет возможности лечения не только крупных, но и мелких костных дефектов.
Практические ориентиры для пациента и врача
Выбор биоматериала начинается с диагностики и геометрии дефекта. Врачу важно оценить не только размер кости, но и кровоснабжение, нагрузки на участок и репаративный потенциал пациента. Для небольших дефектов часто достаточно заполнителей на основе гидроксиапатита, которые поддерживают регенерацию и служат «мостиком» до формирования собственной кости. Для более крупных дефектов применяют композитные системы, где внешний каркас из керамики обеспечивает прочность, а внутренняя полимерная матрица — управляемую деградацию и возможность доставки факторов роста. В случаях, когда требуется более длительная поддержка, применяют пористые металлические секции или титановые импланты с геометрией, которая позволяет кости расти вокруг устройства.
Важно помнить и о рисках. Любая биоматериальная система должна быть стерильной, не вызывать воспалительную реакцию и позволять организму «знать» где и как расти. Нередко выбор материала зависит от конкретной клинической ситуации: место травмы, возраст пациента, сопутствующие заболевания и план реабилитации. Пациенту полезно обсуждать с врачом не только сроки заживления, но и план деградации материала, возможные осложнения и необходимые обследования в ходе реабилитации.
Технологии завтра: горизонт прогнозов и вызовов
Сейчас мир биоматериалов для костей движется к более персонализированным решениям. В ближайшем будущем можно ожидать еще более тесной интеграции цифрового моделирования, тканей и материалов. Некоторые направления уже начинают выходить за рамки традиционных материалов: биомиметические каркасы, которые точно повторяют структуру естественной кости на микроуровне; биоматериалы с программируемой деградацией, гармонично «переплывающие» от временного каркаса к собственной ткани; и матрицы, способные сами скорректировать свои механические свойства под реальность нагрузки на кость в процессе регенерации. В целом рост будет идти по направлениям повышения биосовместимости, управляемой регенерации и снижения необходимости в повторных операциях.
Появляются и новые методики оценки эффективности биоматериалов. В клинике все чаще применяют продвинутые визуализационные подходы, которым помогает 3D-моделирование, компьютерная томография с высокой разрешающей способностью и цифровые пластины анализа, которые позволяют отслеживать динамику роста кости. Это не только ускоряет принятие решений, но и позволяет пациенту понимать, как меняется дефект по мере заживления. В лаборатории же ведутся работы по созданию материалов, которые можно «обучать» на росте тканей, — так называемые умные каркасы, которые подстраиваются под физиологические сигналы организма.
Ключевые разработки в клинике и технологиях: что уже работает, а что ещё в исследовании
Практически в каждой крупной клинике доступны решения, которые основаны на сочетании материалов и современных технологий. Но есть и направления, где научное сообщество ещё работает над вопросами безопасности, эффективности или стоимости. К таким направлениям относятся:
- Индивидуальные 3D-напечатанные каркасы, повторяющие форму дефекта и обеспечивающие оптимальное распределение нагрузки.
- Компоненты, которые высвобождают ростовые факторы из носителей на нужной стадии заживления.
- Гибридные импланты, сочетающие металл и биоматериал для достижения прочности и биологической совместимости.
- Умные поверхности, способные менять свойства в зависимости от механической или химической стимуляции.
Однако каждое нововведение требует обширной оценки безопасности, клинических испытаний и экономической целесообразности. В условиях здравоохранения важна прозрачность результатов, сопоставление с существующими методами и понятные протоколы введения в практику. Но тенденции понятны: будущее за материалами, которые не просто «заполняют» дефект, а становятся активной частью регенеративного процесса.
Заключение
Современные биоматериалы для восстановления костей — это не один конкретный материал, а целый арсенал инструментов, который позволяет индивидуально подбирать решение под геометрию и требования каждого пациента. Прорывы в области керамики, полимеров, композитов и аддитивного производства дают возможность создавать пористые каркасы, которые не просто поддерживают дефект, но и направляют рост кости. В клинике все чаще применяют системы, где материал не только заполняет пространство, но и управляет высвобождением факторов роста, адаптируется к нагрузкам и постепенно растворяется, возвращая организму его собственную кость. В этом и заключается настоящее развитие — от ответов на конкретную травму к умным, предсказуемым решениям, которые помогают пациенту вернуться к жизни с минимальными рисками и временем реабилитации. В ближайшие годы мы увидим еще более тесное взаимодействие между виртуальными моделями, биоматериалами и клиникой, что сделает восстановление костей быстрее, безопаснее и эффективнее.